Està àmpliament estesa la idea que els esportistes s’han de fer una prova d’esforç (PE) per evitar complicacions amb l’esport.
Missatges del tipus “Ara que s’acosta l’estiu, abans de fer exercici de forma intensa és recomanable fer-se una prova d’esforç” o “Tots ens hauríem de fer una prova d’esforç i vore que tot funciona correctament abans de sotmetre el cos a un esforç o estrés important” han aconseguit estendre la idea de com és d’imprescindible fer-se una prova d’este tipus per fer esport amb seguretat. Què hi ha de cert en tot això?
La primera cosa és diferenciar les proves d’esforç clíniques i les esportives. Estes últimes poden ser més o menys sofisticades i es fan per tal de mesurar el rendiment esportiu i calcular els ritmes de competició i les intensitats d’entrenament. No pretenen aclarir cap qüestió clínica i, per tant, no es poden interpretar com una garantia de seguretat a l’hora de fer esport.
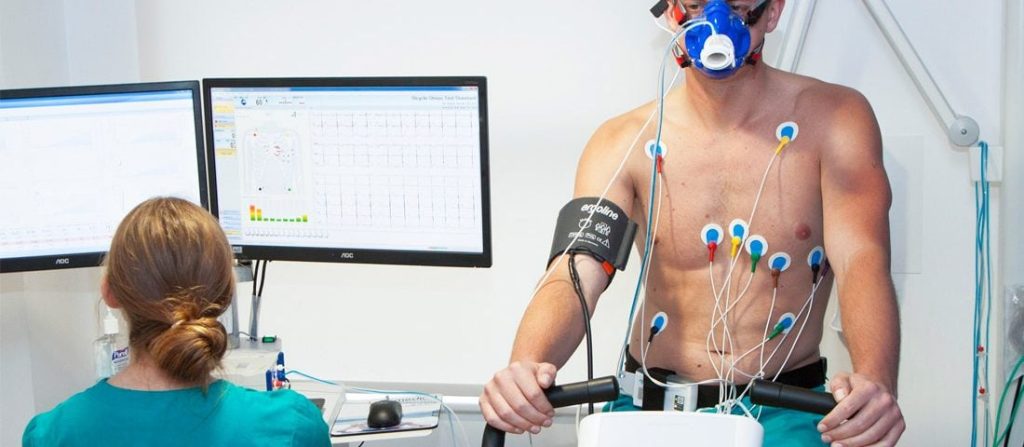
Les proves d’esforç clíniques (ECG d’esforç amb presa de pressió arterial, ecocardiograma, ressonància o gammagrafia d’esforç o PE amb intercanvi de gasos), a diferència de les proves esportives, s’apliquen al diagnòstic, a la valoració de risc i a la resposta tractaments. Atés que este tipus de test s’estan realitzant actualment a diversos centres (cada vegada més), considerem important anomenar els requisits que han de complir perquè dur a terme adequadament la seua veritable funció:
La prova ha d’estar interpretada PRESENCIALMENT per un metge: la valoració del registre electrocardiogràfic requerix una formació. Tingueu en compte que de vegades sorgixen arítmies o esdeveniments inesperats que necessiten una actuació urgent, per la qual cosa és obligatori que el professional mèdic estiga present en el moment de realitzar-la.
Igual que el metge, destaquem el paper important del personal sanitari auxiliar. Seran els encarregats de la correcta preparació del pacient i de la presa de les constants vitals durant el transcurs de la prova. En cas d’urgència el seu paper és també completament imprescindible.
La sala ha d’estar dotada amb el material necessari en cas de parada cardiorespiratòria: desfibril·lador, medicació…
Sempre hem de vetllar per la seguretat de l’esportista, per això el material utilitzat ha d’estar ajustat a les seues necessitats (tapissos amplis per no ensopegar, sales ben ventilades…).
La prova ha de ser limitada per símptomes o fatiga (tret d’alguna incidència). D’esta manera buscarem sotmetre el cor a un esforç, que sense ser el mateix de les condicions de competició, és el que reproduirà millor un estrés cardiològic màxim.
Ha de reproduir en la mesura que siga possible el gest habitual de l’esportista: és preferible que, si per exemple realitza ciclisme, la prova siga realitzada en un cicloergòmetre.
Aquest tipus de proves ens serà de gran ajuda quan l’esportista ens ve a la consulta amb símptomes, en cas contrari i, sobretot, pensant en l’esportista asimptomàtic la situació és diferent. El que els missatges populars fan creure és que la prova d’esforç permet identificar tots els individus en risc per la seva capacitat per detectar malaltia coronària asimptomàtica o altres alteracions. El problema és que la PE és molt poc sensible i no identifica tots els individus en risc de presentar cardiopatia isquèmica (obstrucció de les artèries que porten sang al cor). Per això creiem important fer dos apartats on aclarim tant les indicacions com les limitacions d’este tipus de proves:
Quines són les indicacions de PE?
Valorar funcionalment l’esportista. Això serà així sobretot en el cas que es faça una ergoespirometria.
Valorar la presència de símptomes que tenen lloc durant l’esforç (vore enllaç “Símptomes d’alarma”). En cas de dolor al pit o palpitacions durant l’esforç el vostre metge és possible que vos demane un test d’esforç.
Valorar la resposta davant de determinats tractaments mèdics com antihipertensius o medicació frenadora.
Valorar l’evolució de determinades malalties cardiològiques.
Quines són les limitacions?
Quant a la valoració funcional de l’esportista, hem d’aclarir que un test de laboratori no reproduïx a la perfecció les condicions en què se sol practicar, i a més, la validesa depén en gran mesura de la formació específica de qui la interpreta. Estos errors d’interpretació poden provocar que es donen dades a l’esportista que posteriorment utilitzarà per als entrenaments podent resultar en infra o sobreentrenament.
La sensibilitat per detectar isquèmia és baixa davant de pacients asimptomàtics. Per això la nostra insistència a no “vendre” este test com si fora una assegurança de vida (que és el que els missatges populars ens fan creure).
Com tot test diagnòstic, té les seues conseqüències. Els falsos positius (persones que aparentment semblen tindre malaltia però en realitat no en tenen) provoquen ansietat a l’esportista, desentrenament, presa de medicació innecessària i fins i tot de vegades sotmetre’s a proves diagnòstiques que poden ser invasives.
En este ambient de contradiccions nosaltres pensem que, com a col·lectiu mèdic, hem de donar les pautes precises per a la valoració correcta de l’esportista, sense crear falses esperances amb un “test d’or” que en realitat no és tal cosa. Les proves que requerix cada esportista han de ser personalitzades. No cal fer recomanacions universals. En allò que estem d’acord tots els representants d’este grup és que el que és realment important per evitar esglais, és un programa d’exercici físic progressiu i adaptat a la condició física de cadascú, prestant molta atenció als possibles símptomes i descansant sempre que hi haja malalties agudes.